

「最高の医療を提供することで、利用者と働くスタッフの幸せに尽くす」ことを病院の理念とする NTT 東日本関東病院。日本を代表する情報通信企業、NTT 東日本の社会貢献の象徴でもあり、医療 DX(デジタルトランスフォーメーション)への取り組みは日本でも最も長い歴史を誇ります。そんな NTT 東日本関東病院が 2022 年に竣工させたスマートホスピタル病棟は、先進性を体現する病棟として、注目を集めています。
開設当時はNTTの職域病院

医療従事者の省力化と働き方改革を考える
2019年から働き方改革関連法が施行されました。医療従事者などエッセンシャルワーカーへの適用については、2024年4月より本格的な導入が始まっています。しかし、高度化し複雑化する 医療の現場や、慢性的な人手不足、当直・オンコール体制に代表される医療現場特有の勤務形態、付随する事務作業の煩雑さなど医療従事者を取り巻く環境は、働き方改革を難しくする要因にあふれています。そこで今回は、医療現場の働き方改革を推進した事例としてNTT東日本関東病院が医療DX(デジタルトランスフォーメーション)のプロジェクトを立ち上げ2022年に「スマートホスピタル病棟」を新たにスタートさせたことを中心に、この病棟を企画された方、そこで働く看護師の方にその意義や変化についてお話を伺いました。

品質保証室室長 医療センタ
DX 推進部門担当部長村岡修子さん 運営企画部 企画担当主査
運営企画部 企画担当主査
森涼二さん看護部 看護主任
医療情報技師
福島紀子さん医療安全管理室 臨床工学
技士・専従医療安全管理担当
山口智史さん看護部 医療情報管理部門
看護主任
元山めぐみさんNTT東日本関東病院の特徴とは?
村岡 最も大事なのは理念。「私たちは、NTT東日本の社会的貢献の象徴として、医療の提供を通して病院を利用される全ての人々、そして病院で働く全ての人々の幸せに尽くします」という理念を掲げています。私個人としてもこの理念を非常に大切にしています。NTT東日本らしさと言えば、6項目ある基本方針の6番目に「ICTの医療への活用と社会への還元」があります。医療DXと言う言葉が生まれる前からICTの活用を基本方針に掲げるところは、それを扱うNTT東日本らしさだと感じています。実際に1960年代から業務の電子化が始められていて、それ以降も継続的に電子化することに積極的に取り組んでいる病院ですので、スマートホスピタル病棟の運用開始以前から、スタッフのITリテラシーも一定レベル以上だったのではないかと思います。
役割としてはがん診療拠点病院だったり、災害拠点病院だったり、急性期医療拠点病院だったりしますが、一番大事にしているところは皆さんの幸せに尽くすことで、これこそが目指すべき姿であり、求められていることだと考えています。
医療DXを体現するスマートホスピタル病棟
関東病院では、「医療の質向上」、「医療従事者の働き方改革」、「間接コストの削減」という三つの柱を掲げて、一部の病棟のリニューアルを図りました。以前は緩和ケア病棟として用いられていた場所を消化管内科の病棟に改修したのです。
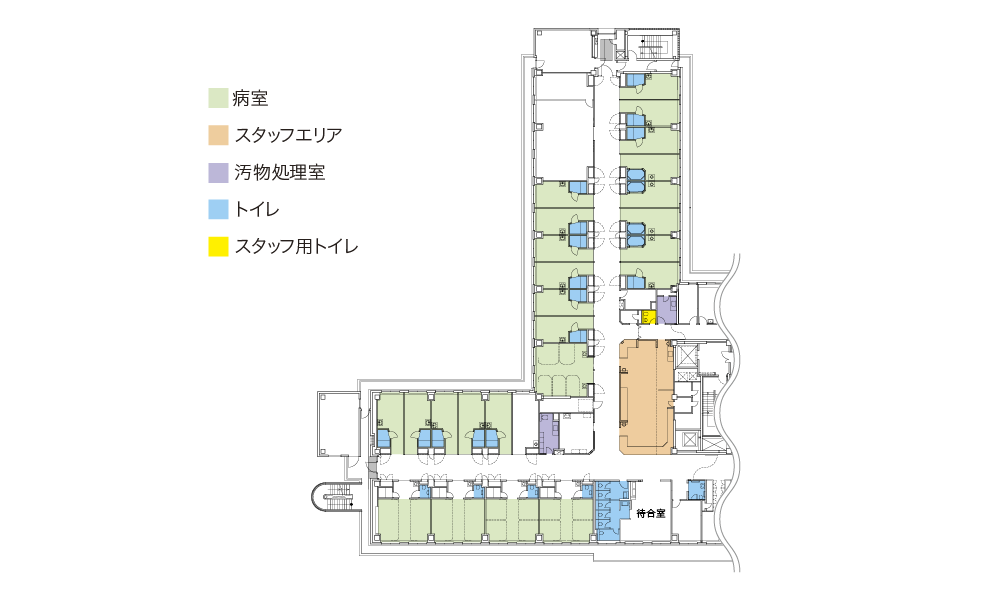 元緩和ケア病棟として活用されていた場所を消化管内科病棟としてリニューアルされた10階A病棟。個室・多床室内には分散型トイレが配置され、あわせてスタッフステーションの前に待合室(デイルーム)付きの共用トイレがあり、内視鏡検査前準備に活用されることが特徴。
元緩和ケア病棟として活用されていた場所を消化管内科病棟としてリニューアルされた10階A病棟。個室・多床室内には分散型トイレが配置され、あわせてスタッフステーションの前に待合室(デイルーム)付きの共用トイレがあり、内視鏡検査前準備に活用されることが特徴。


医療DXについて現場としてはどんな思いがありましたか?
山口 医療DXの取り組みによって医療従事者の負担が軽減し、患者さんの安全が確保されるだけでなく、患者さんが安心して治療やリハビリに専念できる環境を整えることが可能になります。IT技術の活用次第で、医療の質を向上させ、患者さんと医療従事者双方に大きなメリットをもたらすと期待していました。
村岡 消化管内科の10階A病棟のDX化、スマートホスピタル病棟化については突如として「始める」という決定が下されたものでしたので、周囲からすれば降ってわいたような改修計画だったと思います。そもそも緩和ケア病棟を消化管内科病棟として再稼働するときに医療DXを前面に押し出したつくりにしてはどうかと提案したのが始まりでした。それ以前、2015年頃から、ベッド周りなどを中心に病棟をどんなふうに設計したら看護師の業務が楽になり、かつ患者さんが幸せなんだろうかと考えて、IoT(Internet of things)とICTをどうつなげたらいいかという概念図をつくって提案をしていました。それが当時の情報システム担当課長の目に留まったことがそもそものスタートです。 この時のアイデアは既に導入されている機器の更新時などのタイミングに合わせて、少しずつ展開したり、予算をつけたりして全病棟に展開していきました。
どんな病棟にしたいと考えていましたか?
村岡 コンセプトとしては「医療の質向上」、「医療従事者の働き方改革」、「間接コストの削減」を三本柱とし、サブとして、人員や機器配置の最 適化、病院のブランディング、組織コミットメント・エンゲージメント(帰属意識とやりがい)を上げる、情報共有の効率化、患者さんのエクスペリエンスの向上を挙げていました。 情報共有の効率化については、SDG‘sの観点からも、病院にとにかく多い紙をできるだけ省いてペーパーレス化を図ること、患者さんのエクスペリエンス向上については、ナースコールが鳴らないことを目指しました。というのも、ナースコールが鳴って看護師が患者さんのもとに到着するまでの時間に不満と評価される要因になることが多いのです。それなら初めからナースコールを鳴らさないような看護を提供すればいいのではと考えました。DXによって生み出された時間を患者のそばに寄り添う時間にすることを目指しました。
DX導入前の課題
村岡 将来的に働き手が減るのはわかっていたので、働き手が減っても、現在と同水準のケアができることがポイントでした。患者さんへの説明資料をタブレットなどを用いてできるよう、資料を効率化しました。また、患者さん自身が治療に参画するようにベッドサイドに本日の治療や検査の予定が見えるようにしました。さらに、看護師の業務改善のために、紙と電話を減らすことを考えました。紙は先ほど述べたとおりですが、病院内では、部署間の連絡を電話を使って行うことが一般的でした。電話は、業務を中断させることにつながり、結果としてエラーを生じやすくさせます。そのため、電話を減らすことは重要だと考えていました。
福島 患者さんのケア中に電話が鳴ることはよくあります。以前は電話に代替するツールが考えにくかったのですが、今この病棟で働いてみると、電話をなくすことによる業務改善の効果を実感しています。
2022年に運用が開始された新しい病棟は、スマートホスピタル病棟という別名で呼ばれるように、ICTを用いた一部の検査機器導入にとどまらず、病棟全体のDX化が図られ、以下に挙げる4つの特徴があります。
- スタッフステーションの目の前に位置する待合室付きのトイレ
- 検査の進行状況をリアルタイムに伝えるICTホワイトボードの活用
- ICTデバイスを用いたバイタルチェック
- 患者が急変する可能性を早期に検知する早期警戒アラート
順に解説します。最初に挙げたスタッフステーションのそばにあるトイレは、消化管内科病棟特有の問題を解決するために設置されました。スマート化される前の消化管内科病棟では、検査入院した患者は検査に備えて病室で下剤を服用して検査準備をしていました。トイレは各病室にありますが、多床室の場合にはトイレが混雑したり、食事の時間と重なれば、他の患者のQOL低下の問題がありました。また、看護師が複数受け持つ患者を逐一ケアしなければならず、業務効率もよくありませんでした。それが新病棟のスタッフステーション前に新設されたトイレには、検査を待つ患者を全員収容する待合室が併設され、ここで患者全員に検査と事前準備の説明から検査待機、検査への送り出しまで行うことができます。待合室の壁にはトイレの空き状況を示すディスプレイがあるので、余裕をもってトイレの利用ができます。


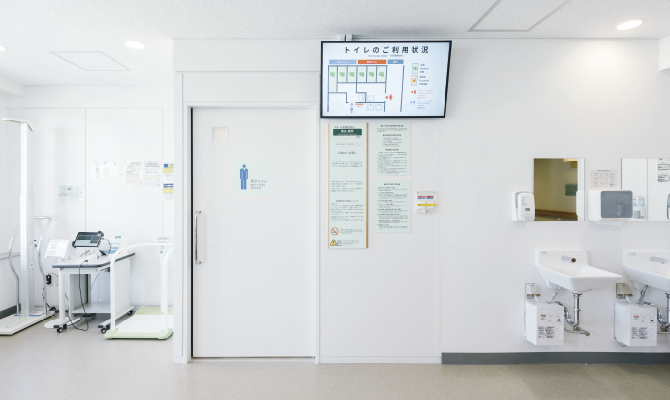
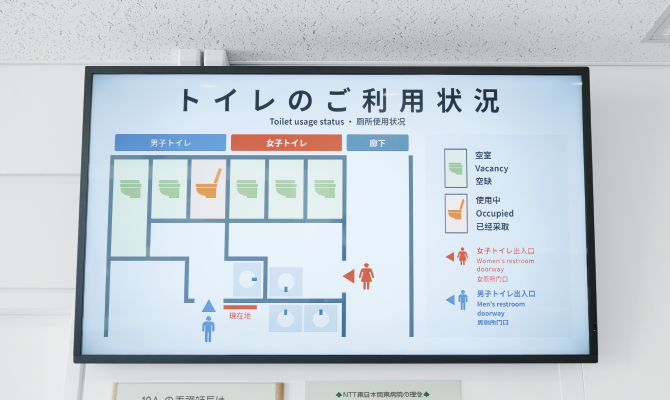

病棟内のトイレについて
山口 社会全般には、トイレの転倒事故が後を絶ちません。そこで、当院ではトイレの離座センサーを全病室に入れました。患者さんの高齢化もある中で、当院のトイレ総転倒事故数は減少傾向にあります。離座センサーに対する期待は大きく、看護師にとっても高リスク患者を逐一見守る必要が減り、その時間を他の業務に充てられます。心理的な安全面に寄与できると思います。
村岡 こうした安全対策の施策については、医療安全管理室とも協議したうえで、安全性や品質など一定の基準を満たす機器で、かつICTとの親和性が高いものを選んで導入しています。
森 旧緩和ケア病棟であり、かつ一定期間使用されていなかった場所のため、衛生設備の配管などの交換と増設が必要でした。さらに、消化管内科病棟となるので、トイレを6ブース増設しました。病棟のスタッフとすり合わせをしながら、設計に反映していきました。本当はもっと多くのブースを設けたかったのですが、スペースや構造の関係でそうもいきません。そこで一つのトイレ スペースに男女別々の入り口を設けて、その日の検査の男女比で可動間仕切りを動かし、ブースの数を調整できるように設計をしました。
山口 このトイレは内視鏡検査を受ける患者さんのためのものです。その日によって検査の男女比が異なりますので、トイレブース数の適正化を図るために間仕切りを可動式にしているんです。
福島 スタッフステーションの前にトイレとその待合室があるのは、消化管内科病棟にしかないレイアウトで、動線としては申し分ないです。あのトイレと待合室は、入院中の複数の患者さんが検査前準備の下剤を服用した時に使ってもらう空間です。 待合室には壁面投影のプロジェクターもあり、映像を使って検査のオリエンテーションが行えます。これも待合室の患者さん全員に対して一度で済むので、看護師にとってとても効率的です。また、スタッフステーションが目の前で看護師が近くにいることで患者さんも安心して検査前準備に望めるのではないかと思います。
元山 検査前準備では便の状態も確認させてもらうので、スタッフステーションの前にトイレがあるのは助かります。これが毎回ナースコールで呼ばれて病室へ行くとなると、かなりの手間と時間がかかりますからね。
村岡 当院は病室にトイレがついていることが前提にありますが、消化器管内科という特性から、スタッフステーション前の待合室に隣接したトイレが設備されています。これは、患者さんと看護師のそれぞれの視点から重要な配置であったと思います。看護師にとって患者さんに下剤を飲ませて検査に備えるときには、待合室にある大きなスクリーンで説明したほうが患者さんにもわかりやすく、業務の効率化にもつながります。この病棟を作る前の消化器内科病棟は大変でした。全ての病室にトイレはついていたのですが、多床室には一つしかなく、患者さんからは「ほかの部屋のトイレを使ってもいいか?」と要望されることもあり、トイレについては問題が山積みでした。トイレが足りず患者さんの気持ちに余裕がなくなれば、大小さまざまな事故にも直結し、スタッフがその処理に当たらなければいけません。そういう意味でも改修後の病棟のトイレは、患者さんの使い勝手もよく、スタッフの省力化にもつながっていると評価できます。
森 待合室にはトイレのブースが使用中かどうかを示すディスプレイを取り付けています。 これは患者さんがゆとりをもってトイレを利用できるようにという思いで設置しました。病院としては、初の試みでしたので、本当に必要なのかも含め不安はありましたが、現場からはご好評を頂きました。さらに、トイレの空き状況モニタは1階の内視鏡センタにもトイレ増設と共に追加で設けました。
村岡 人が能動的に必要な情報を得る環境を整えるということが有用なんだと思います。ある温泉地では、点在する公共浴場の混雑具合を円グラフにしてスマホで見られるように発信しています。病院にもそういう考え方を導入できればいいなと思っています。例えばレントゲン。待ち時間がわかれば病棟から付き添う看護師の時間の効率化にもつながります。現状はその一歩手前で、何人待っているかという一覧表はありますが、まだまだ、待ち時間は短くなっていません。もう一歩踏み込んだシステムが必要だと思っています。
- 検査の進行状況をリアルタイムに伝えるICTホワイトボードの活用
次にスタッフステーション内にあるICT(電子)ホワイトボードです。これはリアルタイムで1階の内視鏡センターと10階の病棟を連携させる装置で、看護師、検査技師それぞれが電話連絡なしに、自分のフロアにいながら待機患者の様子や検査への送り出しの順などを把握できます。これを導入するまでは1か月90件だった検査数が導入2か月後には129件に増えるなど、大幅な業務効率の向上につながっただけでなく、患者の無駄な待ち時間がなくなり、検査の事前準備にも余裕を持って臨めるようになりました。

福島 10階にあるこの病棟は消化管内科の患者さんが入院していて、1階の内視鏡センターとのやり取りが多いのですが、患者さんを内視鏡センターにスムーズに送迎することが業務の効率化につながります。内視鏡検査は下準備が必要なので、それが終わっているかどうか内視鏡センターから逐一問い合わせが来ていました。その準備によって検査の順番も変わるので、患者さんを待たせたり、逆に検査が早まるなど大きな負担となっていました。それが電子ホワイトボードを使って検査室と病棟を連携することで、電話で連絡しなくても視覚的にお互いの状況がわかるので、業務を中断する必要がなくなりました。ケアに集中できるようになっただけでなく患者さんの待ち時間や検査準備の余裕が生まれました。
村岡 電子ホワイトボードの導入で看護師側も心に余裕をもって患者のケアを行えるようになりました。というのも、治療室に入室する時間は、これまでは電話による連絡であったため、いつ呼ばれるのかが把握できず、空き時間を他の業務にあてることが難しい現状にありました。しかし電子ホワイトボードを見れば、検査予定や治療の進行状況が一目で把握でき、受持ち患者が検査室に入室する時間が予測しやすくなり、その間を患者のケアにあてられるようになったのです。 当初はホワイトボードの導入は検査室と看護師の電話のやり取りを減らす効果が主目的だったので、これは大きな「副産物」で働き方改革につながったのではないかと思います。
ICTの活用によって医療安全と働き方改革を両立
この病棟を象徴するのが、3つ目の特徴にあるICTデバイスを用いたバイタルチェックです。通常、患者のバイタルサインは計測値を電子カルテの端末へ手入力することが必要でした。しかし通信機能付きバイタルサイン測定器の導入によって、機器をモバイル端末にかざすだけで計測値が自動入力されます。大幅な業務の効率化になることはもちろん、誤入力を未然に防ぐことができます。 最後の特徴にある早期警戒アラートは、スマートホスピタル病棟だけでなく全館に実装されたもので、患者のバイタルサインや心電図モニタからの測定値を集約してリスク評価を行い、急変の可能性を早期に検知します。急変の予兆が感知された場合、投薬計画の変更やハイケアユニットへの移動が事前に検討できるため、患者の医療安全につながるだけでなく、エマージェンシーコール数が減少し看護スタッフが患者の予期せぬ急変対応を行うことも減りつつあります。





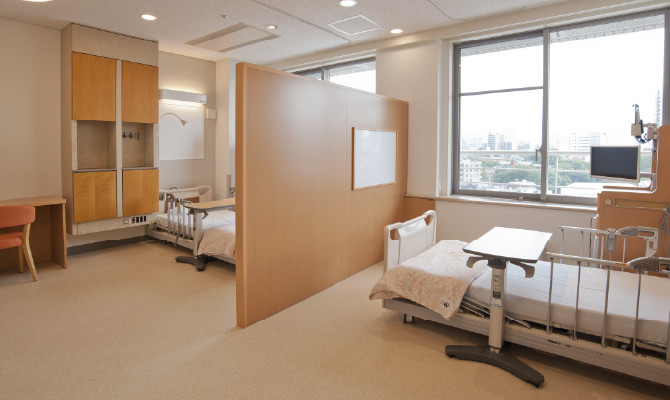
バイタルなどを携帯端末で測定~入力までするシステムについて
福島 私はこのシステムの可能性を感じていました。実際に現場で使ってみた感想としては、メリットは測定値の誤記の恐れがないこと。これまでは手入力なので誤入力がまれにありましたが、その心配がなくなったことは大きなメリットです。記録時間の短縮も重要ですが、一番はやはり間違いがないことが利点だと思います。ただ、端末をかざして測定するときに少しタイムラグがあります。入院している患者さんすべてを測定しますから、手際よくやりたいときに、このタイムラグがあったり、通信状況が悪いとしばらく時間がかかったりするのはややストレスで、これが今のところの課題です。また現状は、体温は体温のデバイス、血圧は血圧のデバイスというように一つ一つのデバイスに端末をかざす必要があるのも、手数が多いと感じます。各デバイスが一つに統合されてくれるといいですね。
村岡 デバイスのユーザビリティにはまだまだ課題があります。現状は誤入力がないことが最大のメリットと考えていますので、この長所をどれだけ理解して前向きにとらえらて使い続けられるかという視点が重要です。看護師にとって目の前の患者さんのバイタルをとって、安定していることがわかればそれでいいと完結してしまいがちなんですが、バイタルは客観的な数値で、医師が遠隔でその値を見て薬の処方を変えたりすることもあります。これが手書きのカルテだと記入してから医師が確認するまで時間がかかるわけですが、現在のシステムならオンタイムで医師も確認できます。現在導入したシステムを用いても、これまでのバイタルサイン測定回数自体に変化はありませんが、バイタルサイン測定時間と測定結果記録までの時間との乖離時間は明らかに減りました。当院ではクリティカルパスといって、患者さん毎にどういう治療が行われるのか、いつ歩けるようになるのかなど細かく記されたスケジュール表のようなものがあります。以前、クリティカルパスからバイタルサインの測定回数を減らすにはどうしたらよいかを検討したことがあります。具体的には、内視鏡治療に使用される鎮静剤を薬の効果時間が長いものから短いものに変更し、治療後に必要なバイタルサインの測定回数を減らしました。当院では、鎮静剤を用いた後は、患者さんが覚醒するまで、15分ごとにバイタルサインを測定することがルールとして定められています。薬剤の変更は、医師や薬剤師と共にすすめ、バイタルサインの測定回数を削減するだけではなく、治療後すぐに患者さんが自分で歩くことができるなど、患者さんにとっても利点がありました。
元山 病室のベッドサイドに情報端末があって、いろいろなことが共有できるんだなと実感しました。端末のモニタを見れば患者さんの転倒リスクや、その日食べて良いものがピクトグラムで示されています。こういう情報が看護師とリハビリ担当者だけでなく患者さんにも共有できます。既存のやり方を単にデジタルに置き換えるだけではなく、DX化は情報共有できるところがすごくいいなと思います。
医療従事者の働き方改革を考える
村岡 働き方改革にはワーカー側のマインドリセットが必要だと思います。時間外勤務(超過勤務)を苦と感じない、もしくは、仕方ないとあきらめている看護師もいます。でもそれではだめですよね。ちゃんと定時に帰るためにはどうしたらいいかを一緒に考えつつ、病棟に導入したICTなどを使いながら持続的な改善活動が必要です。スマートホスピタル病棟では時間外労働が他病棟と比べて非常に少なくなっています。また、もともと30数人いた看護師の配置を23人に徐々に削減しました。さらに隣の整形外科病棟との相互交流を行って9人がどちらの病棟のシフトにも入れるようにしています。
関東病院の医療DX施策は、発案段階では患者のメリットを最優先して考えられているものですが、運用が始まるとスタッフにとってのメリットが見つかって、働き方改革にも十二分な役割を発揮する施策であることが「再発見」されることが多いようです。そもそも医療DXとは「医療分野でのデジタル・トランスフォーメーションを通じたサービスの効率化や質の向上により、①国民の更なる健康増進、 ②切れ目なくより質の高い医療等の効率的な提供、③医療機関等の業務効率化、④システム人材等の有効活用、 ⑤医療情報の二次利用の環境整備の5点の実現を目指すもの」(厚生労働省ホームページより抜粋)と定義づけられているように、患者への質の高い医療を効率的に提供することを第一義に、そこで働くスタッフの業務効率化、ひいては労働環境の改善を目指すものです。関東病院の医療DX施策は、厚生労働省の指針通りに機能している模範的な実例です。そのため全国の病院から注目されており、多くの病院関係者が視察に訪れています。関東病院は、日本を代表するICT企業NTTが母体であることから、今後も医療DXのトップランナーとして日本中の病院の指針となっていくことでしょう。
建築概要
| 竣工年月 | 2022年10月(10A 病棟)(改修) |
|---|---|
| 所在地 | 東京都品川区東五反田5-9-22 |
| 施主 | NTT 東日本 |
| 設計 | NTT ファシリティーズ |
| 延床面積 | 7万5310㎡ |
| 病床数 | 594床 |




